Le Guide Ultime du lipœdème : Comment savoir si on est atteint de lipœdème et comment le soigner
Le Guide Ultime du lipœdème
Qu’est-ce que le lipœdème ?
Dans cette courte vidéo, le Dr Alexis Delobaux, chirurgien esthétique à Bordeaux, nous explique ce qu'est un Lipoedème.
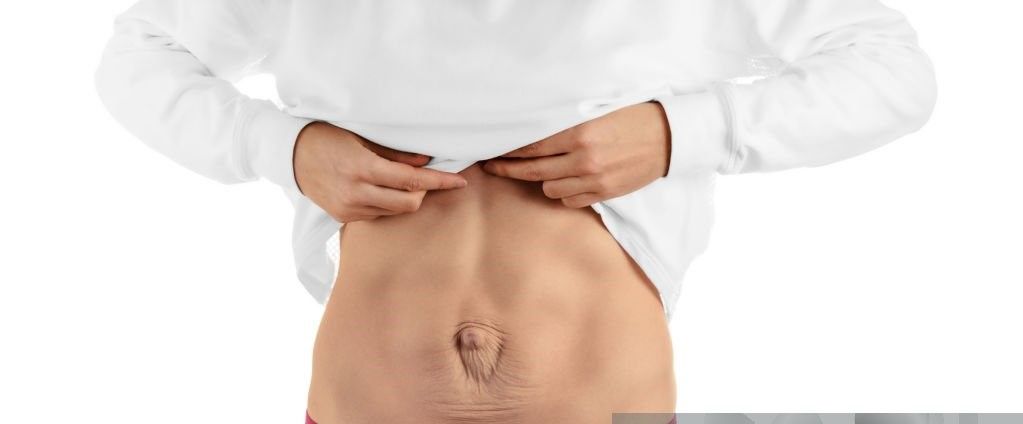
Le lipœdème, ou « maladie des jambes poteaux », est une affection chronique relativement rare touchant de façon quasi-exclusive les femmes. Elle a longtemps été sous-estimée par les professionnels de la santé, la considérant comme une simple variante de l’obésité gynoïde. Aujourd’hui, nous savons que c’est une maladie caractérisée par l’accumulation, de manière progressive, symétrique et sous-cutanée, de tissu adipeux (graisse) et d’eau au niveau de certaines zones, généralement les membres inférieurs, mais peut également toucher les bras (plus rarement - environ 30% des cas). Elle se manifeste par un ensemble de symptômes, les deux principaux étant l’augmentation du volume des membres inférieurs et leur sensibilité au toucher.
Un peu d’histoire
Le lipœdème fut décrit pour la première fois en 1940 par les deux scientifiques de la Mayo clinic, Hines et Allen. Toutefois, ce syndrome a très probablement existé depuis les tous débuts de l’humanité. Plusieurs preuves ont poussé les chercheurs à émettre cette hypothèse. En effet, il existe une statue maltaise en pierre datant de 3000 ans avant J.-C. qui représente la célèbre déesse du temple de Hal Taxien et qui montre des signes évoquant de manière quasi-certaine un lipœdème. Un autre exemple, la sculpture de la reine de Punt dans un temple égyptien à Deir El-Bahari, datant de 1500 ans avant J.-C. qui montre elle aussi des signes physiques correspondant parfaitement avec un diagnostic de lipœdème.
Les chiffres
La prévalence de la maladie est difficile à appréhender du fait de sa méconnaissance au sein du corps médical, ce qui tend à sous-estimer le nombre de personnes atteintes.Le site Orphanet (Le portail des maladies rares et des médicaments orphelins, géré par l’État français et l’OMS) estime sa prévalence à 1 à 9 personne pour 100 000 habitants mais des statistiques menées dans les pays européens se rapprochent plus de 10% de femmes touchées.
Dans les services de médecine vasculaire, 15% des patients souffrent de cette pathologie (étude épidémiologique réalisée dans les années 1995/1996). Ce taux est relativement élevé comparé à la très faible prévalence estimée par Orphanet. D’autres études menées dans des services de médecine vasculaire ont confirmé une prévalence allant de 8 à 17%, ce qui confirme les résultats de la plupart des études épidémiologiques.
Signes et symptômes : Comment savoir si on est atteint de lipœdème?
Le tableau clinique du lipœdème est caractéristique et fortement évocateur. Aujourd’hui, on connaît un peu mieux cette affection et elle est moins souvent confondue avec le lymphœdème, la surcharge pondérale, la lipohypertrophie ou encore l’insuffisance veineuse chronique des membres inférieurs. Ces dernières affections restent néanmoins des diagnostics différentiels qui doivent être soigneusement éliminés.
Les manifestations cliniques du lipœdème ont la particularité d’être bilatérales, symétrique et évolutives. Le point le plus important qui doit être précisé est que la pathologie persiste malgré une perte de poids significative, ce qui veut dire qu’ il ne s’agit absolument pas d’ une simple conséquence du surpoids mais d’une véritable pathologie relevant de mécanismes physiopathologiques complexes.
Augmentation du volume des membres
C’est le premier signe qui nous frappe quand on est devant une patiente souffrant de lipœdème. Ce sont les membres inférieurs qui sont le plus souvent touchés, mais d’autres zones du corps peuvent être concernées (les hanches, la culotte de cheval et les bras dans un tiers des cas). Cette augmentation de volume est le résultat de deux mécanismes intimement liés. Le premier est l’accumulation progressive de tissu adipeux au niveau sous-cutané ( sous la peau). Le deuxième est l’œdème, c’est-à-dire l’extravasation d’eau et de protéines dans l’interstitium due à l’augmentation de la perméabilité capillaire. Cet œdème, lorsqu’il concerne les membres inférieurs, est dit « orthostatique », c’est-à-dire qu’il s’accentue en position debout.
Il est important de préciser qu’au cours du lipœdème, le volume des membres touchés est disproportionné par rapport au reste du corps. Contrairement à la surcharge pondérale, où le tissu graisseux est uniformément réparti dans tout le corps (avec accentuation dans certaines zones : obésité gynoïde, androïde ou mixte).
Douleur et sensibilité extrême au toucher
Les patientes souffrant de lipœdème se plaignent de douleurs d’intensité plus ou moins élevée. Ces douleurs peuvent être spontanées ou déclenchées par le toucher ou la pression. Dans les stades avancés, les douleurs sont tellement intenses qu’elles retentissent de façon considérable sur la qualité de vie des patientes, surtout à cause de la réduction de leur mobilité.
La douleur et la sensibilité accrue au cours de cette pathologie sont principalement dues à la compression des fibres nerveuses par les amas adipeux et aux phénomènes inflammatoires locaux.
Gonflement et sensation de lourdeur
Toutes les composantes du lipœdème s’associent et s’intriquent pour donner un gonflement et une sensation de lourdeur au niveau des membres. En effet, l’accumulation de graisse dans les zones touchées entraîne une augmentation locale du volume des membres. Ceci a pour effet une perturbation des capillaires sanguins avec une augmentation de leur perméabilité. L’eau et les protéines s’échappent alors et s’accumulent au niveau de l’espace interstitiel, d’où le gonflement et la lourdeur. De plus, à un stade avancé, la circulation lymphatique se retrouve perturbée, entraînant un lymphœdème secondaire.
Mobilité limitée, faiblesse musculaire
Le lipœdème est dans la plupart des cas asymptomatique aux stades précoces de la maladie. Au fur et à mesure que la pathologie évolue, les manifestations commencent à apparaître progressivement, et, dans les stades les plus avancés, les patientes se plaignent de problèmes articulaires, de faiblesse musculaire et de douleurs intenses. Ceci a pour résultat une limitation de plus en plus grande de la mobilité et une démarche anormale.
Tendance aux ecchymoses
Une ecchymose est une extravasation du sang hors des capillaires sanguins. Le lipœdème se caractérise par l’apparition fréquente d’ecchymoses (sous forme de tâches bleutées) au niveau des zones pathologiques, et ce, de manière spontanée (sans traumatisme externe ou alors au moindre pincement). Ce n’est pas un trouble de la coagulation qui en est à l’origine, c’est plutôt l’augmentation de la perméabilité des capillaires sanguins fragilisés et comprimés par les dépôts graisseux (également à l’origine de l’œdème).
Modification de l’apparence, de la température et de la texture de la peau
La peau au niveau des zones touchées par le lipœdème est modifiée d’un point de vue de la texture. En effet, du fait de l’accumulation de graisses et d’eau au niveau sous-cutané, la peau devient plus lisse par endroits et prend un aspect « peau d’orange » dans d’autres endroits. Des nodules plus ou moins volumineux se forment, pouvant détériorer considérablement la mobilité lorsqu’ils sont situés en regard des articulations.
Au toucher, la peau est fraîche. Cette fraîcheur est aussi ressentie et rapportée par la majorité des patientes, surtout dans les stades avancés. Elle est principalement due à la mauvaise qualité de la circulation sanguine au niveau des zones atteintes par le lipœdème.
Signe de Stemmer négatif
Le signe de Stemmer est une manœuvre qui consiste à pincer la peau de la région dorsale du deuxième orteil. Elle permet de différencier le lymphœdème des autres affections donnant des tableaux cliniques similaires, dont le lipœdème.
En cas de lipœdème, le signe de Stemmer est négatif, c’est-à-dire que la peau peut être pincée et plissée au niveau de la base du deuxième orteil (ou la base du majeur dans le cas d’un lipœdème des membres supérieurs). Tandis qu’en cas de lymphœdème, la peau est tellement empâtée qu’il est impossible de la plisser à ce niveau.
Œdème des membres
L’œdème, ou l’accumulation d’eau au niveau des espaces intercellulaires, est dû à l’augmentation de la perméabilité capillaire qui est elle même due aux phénomènes compressifs des dépôts graisseux. Cette hyperperméabilité capillaire entraîne une sortie d’eau et de protéines dans les espaces extravasculaires. Ceci a pour effet une augmentation de la pression oncotique, un phénomène qui provoque un appel d’eau de l’intérieur vers l’extérieur des capillaires. C’est donc un cercle vicieux, un œdème auto-entretenu en quelque sorte.
L’œdème au cours du lipœdème est dit « orthostatique », c’est-à-dire qu’il est favorisé par la station debout (surtout lorsqu’il concerne les membres inférieurs). C’est pour cela qu’il est généralement intense en fin de journée. De plus, aux stades évolués, la surélévation des membres n’apporte que très peu de bénéfices dans la réduction de l’œdème.
Examens permettant d’éliminer une insuffisance veineuse ou lymphatique
Il n’existe aucun examen qui permette de poser avec certitude le diagnostic de lipœdème, par contre il faut recourir à certains examens complémentaires pour pouvoir éliminer certaines pathologies ayant les mêmes symptômes. La principale pathologie qui doit absolument être éliminée devant un tableau de grosse jambe chronique douloureuse (ou gros membre supérieur) est l’insuffisance veineuse ou lymphatique. Pour ce faire, le médecin procède à un examen clinique complet et minutieux en plus d’un interrogatoire méticuleux. Il complète ensuite par certains examens, essentiellement l’échographie haute résolution et l’échographie-Doppler veineux.
Échographie-Doppler veineux des membres inférieurs (EDVMI): c’est un examen qui consiste à explorer les veines des membres inférieurs et leurs flux sanguins grâce à une sonde échographique spéciale. C’est l’examen de référence pour diagnostiquer une insuffisance veineuse ou une phlébite (thrombose veineuse profonde). Il faut savoir qu’au cours du lipœdème, l’écho-Doppler ne détecte pas d’anomalies au niveau du système veineux.
Quelles sont les causes du lipœdème?
Les causes précises du lipœdème restent peu connues à ce jour. C’est une pathologie multifactorielle, faisant intervenir des perturbations hormonales, une prédisposition génétique, des facteurs environnementaux et probablement d’autres facteurs non encore identifiés. Néanmoins, les différents travaux de recherches réalisés sur cette affection chronique ont pu écarter un éventuel lien avec les excès alimentaires et la surcharge pondérale. D’autant plus que le lipœdème peut très bien être observé chez des patientes ayant un poids tout à fait normal, voire chez des patientes minces ou anorexiques.
Les 3 principales causes que les professionnels de la santé retiennent sont les suivantes:
Déséquilibre hormonal
Les hormones semblent jouer un rôle majeur dans la pathogénie du lipœdème. Plusieurs arguments ont poussé la communauté scientifique à émettre cette hypothèse, en voici quelques-uns :
- Le lipœdème se déclenche souvent durant la puberté. Une période caractérisée par des changements radicaux des taux des différentes hormones sexuelles.
- Déclenchement fréquent à l’occasion d’une grossesse. Là aussi, des modifications hormonales majeures s’opèrent dans l’organisme de la patiente.
- Le peu d’hommes touchés par cette pathologie ont un terrain hormonal particulier (troubles hormonaux secondaires à une cirrhose hépatique, traitement hormonal récent ou en cours, hypogonadisme…).
- Le lipœdème est influencé négativement par les traitements à base d’hormones (pilule contraceptive, hormonothérapie…).
Une origine génétique
Le principal argument en faveur d’une origine génétique du lipœdème c’est l’existence de formes familiales. En effet, devant une patiente souffrant de cette pathologie, on retrouve dans 15 à 64% des cas similaires au sein de sa famille. De plus, des chercheurs ont démontré une transmission autosomale dominante (pénétrance incomplète) de cette maladie dans une étude longitudinale réalisée sur 10 familles (touchées par le lipœdème) sur 3 générations. La composante génétique est donc quasi certaine.
Une composante environnementale
Comme dans beaucoup de maladies de causes mystérieuses, les facteurs environnementaux sont pointés du doigt dans le lipœdème. En effet, de nombreux scientifiques pensent que la pollution et les perturbateurs endocriniens pourraient être l’élément déclencheur de cette pathologie, particulièrement lorsqu’une prédisposition génétique est présente.
Par contre, les scientifiques s’accordent à dire que l’alimentation et les autres causes classiques de l’obésité n’ont pas de lien avec le lipœdème. Ceci explique que les régimes alimentaires et l’activité physique n’ont que peu ou pas d’effet sur les symptômes de la maladie.
Évolution et stades du lipœdème 100
| Stades cliniques du Lipoedeme | Surface cutanée | Tissus adipeux sous-cutané |
|---|---|---|
| Stade 1 | Normale | Nodules de petite taille |
| Stade 2 | Irrégulière ( peau d’orange) | Nodules de taille supérieure Stade 3 |
| Stade 3 | Déformation Lobulaire | Nodules larges et déformations |
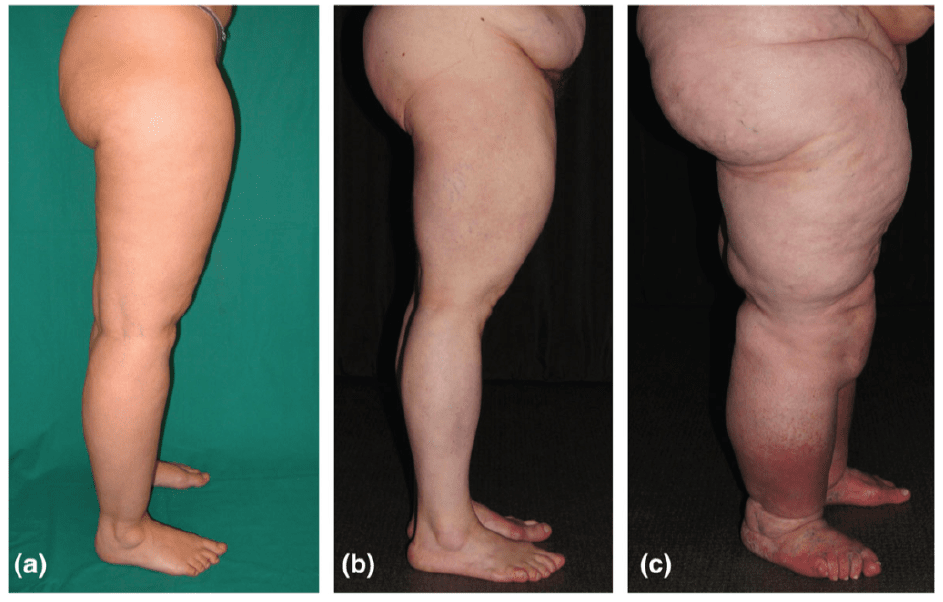
Le lipœdème est une affection chronique d’aggravation progressive. Il évolue en 3 stades :
Stade 1
En résumé :
- Épaississement de l’hypoderme,
- Petits nodules,
- Peau lisse et souple,
- Stade rarement symptomatique.
Stade 2
L’hypoderme continue à s’épaissir. Les nodules deviennent de plus en plus volumineux à la palpation et la peau prend un aspect « peau d’orange ». Durant ce stade, la peau commence à perdre peu à peu sa souplesse et à s’indurer.
En résumé :
- Augmentation de l’épaississement de l’hypoderme,
- Gros nodules,
- Peau irrégulière et bosselée,
- Aspect « peau d’orange ».
Stade 3
Le volume du tissu adipeux sous cutané continue d’augmenter. La peau est indurée de manière plus marquée par rapport au stade 2. Les nodules augmentent également de volume et il se forme des amas de graisse à l’origine de déformations importantes des membres touchés.
En résumé :
- Augmentation de l’épaississement de l’hypoderme,
- Augmentation du volume des nodules,
- Induration marquée de la peau,
- Formations d’amas graisseux déformant les membres.
Certains auteurs ajoute un stade 4, en réalité c’est le stade des complications du lipœdème. Il est caractérisé principalement par un lymphœdème secondaire et une réduction significative de la mobilité.
Image: stade 1 (a), stade 2 (b), stade 3 (c)
Traitements non-invasifs du lipœdème
À l’heure actuelle, il n’existe aucun traitement curatif du lipœdème. C’est-à-dire qu’il n’y a pas de traitement qui puisse guérir cette maladie en agissant directement sur sa cause, qui est à priori hormonale mais assurément multifactorielle. La prise en charge, qui doit être précoce et adaptée aux différents stades, consiste à traiter les différents symptômes pour éviter la survenue de complications telles que le lymphœdème secondaire, la gêne fonctionnelle et l’invalidité. Elle est donc basée sur une approche multidisciplinaire, faisant intervenir plusieurs professionnels de la santé.
On peut distinguer deux types de traitement dans la prise en charge du lipœdème : le traitement conservateur basé sur un ensemble de techniques de décongestionnement, et le traitement chirurgical représenté par la liposuccion. Le principe général est que le traitement conservateur est toujours indiqué avant le recours à la chirurgie, qui elle, est le traitement de référence du lipœdème ou “gold standard”.
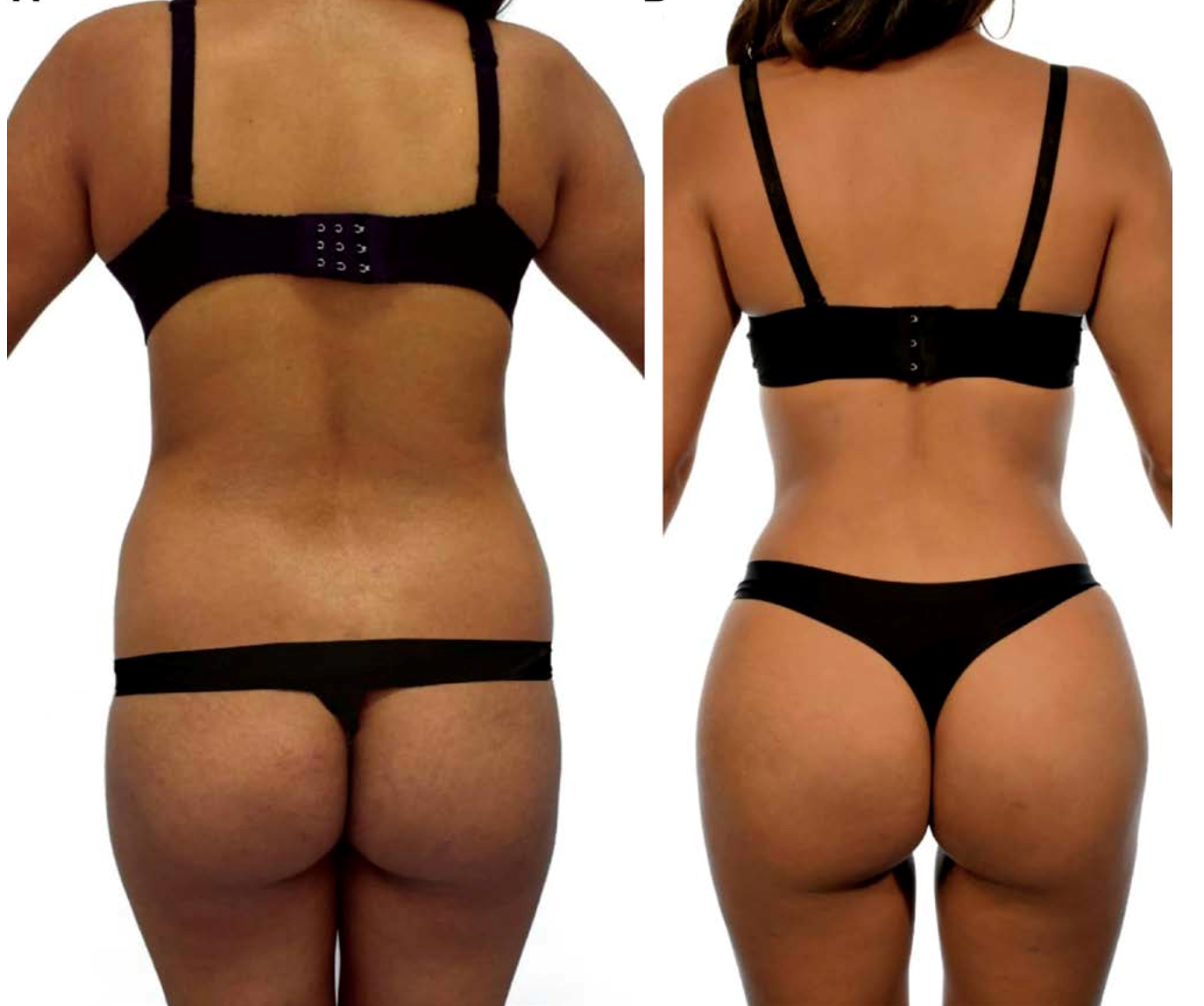
Traitement chirurgical: La liposuccion, Gold standard
Le traitement du lipoedème par liposuccion a été décrit initialement par Schmeller and Meier-Vollrath (2006).
La méthode est rapidement devenue le gold standard dans la prise en charge du lipoedème (Dadras, Mallinger, Corterier, Theodosiadi, & Ghods, 2017; Rapprich, Dingler, & Podda, 2011; Schmeller & Meier-Vollrath, 2006; Wollina, Goldman, & Heinig, 2010; Wollina & Heinig, 2012).
Elle est indiquée pour les patients présentant des symptômes résistants aux traitements conservateurs ou en cas d’aggravation de la maladie ( volume de la surcharge graisseuse) et/ou exacerbation des symptômes.
Les objectifs sont multiples: diminuer les douleurs, les ecchymoses, les oedèmes et la circonférence des membres. Ceci permettra d’impacter positivement la mobilité des patients et leur qualité de vie.
Elle permet une élimination quasi définitive des amas graisseux et une disparition quasi complète des symptômes.
Les études rapportent une amélioration des douleurs, des oedèmes, des ecchymoses et des limitations de mobilité ainsi qu’une meilleure apparence physique et une qualité de vie augmentée.
L’amélioration des mouvements est présente pour 80 à 100% des patients.
Bénéfices de la Liposuccion à long terme
Baumgartner et al. ont rapporté d’importants bénéfices à long terme chez les patients traités par liposuccion (Baumgartner, Hueppe, & Schmeller, 2016).
| Objectifs primaires | Objectifs secondaires |
|---|---|
| Augmenter la mobilité des membres inférieurs | Améliorer le galbe des jambes et la silhouette |
| Diminuer les excès de graisse sous cutanée | Diminuer la faiblesse et la fatigue |
| Diminuer les douleurs | Améliorer l’esthétique des jambes |
| Améliorer la qualité de vie | Diminuer les oedèmes |
| Diminuer les ecchymoses | Augmenter l’estime de soi |
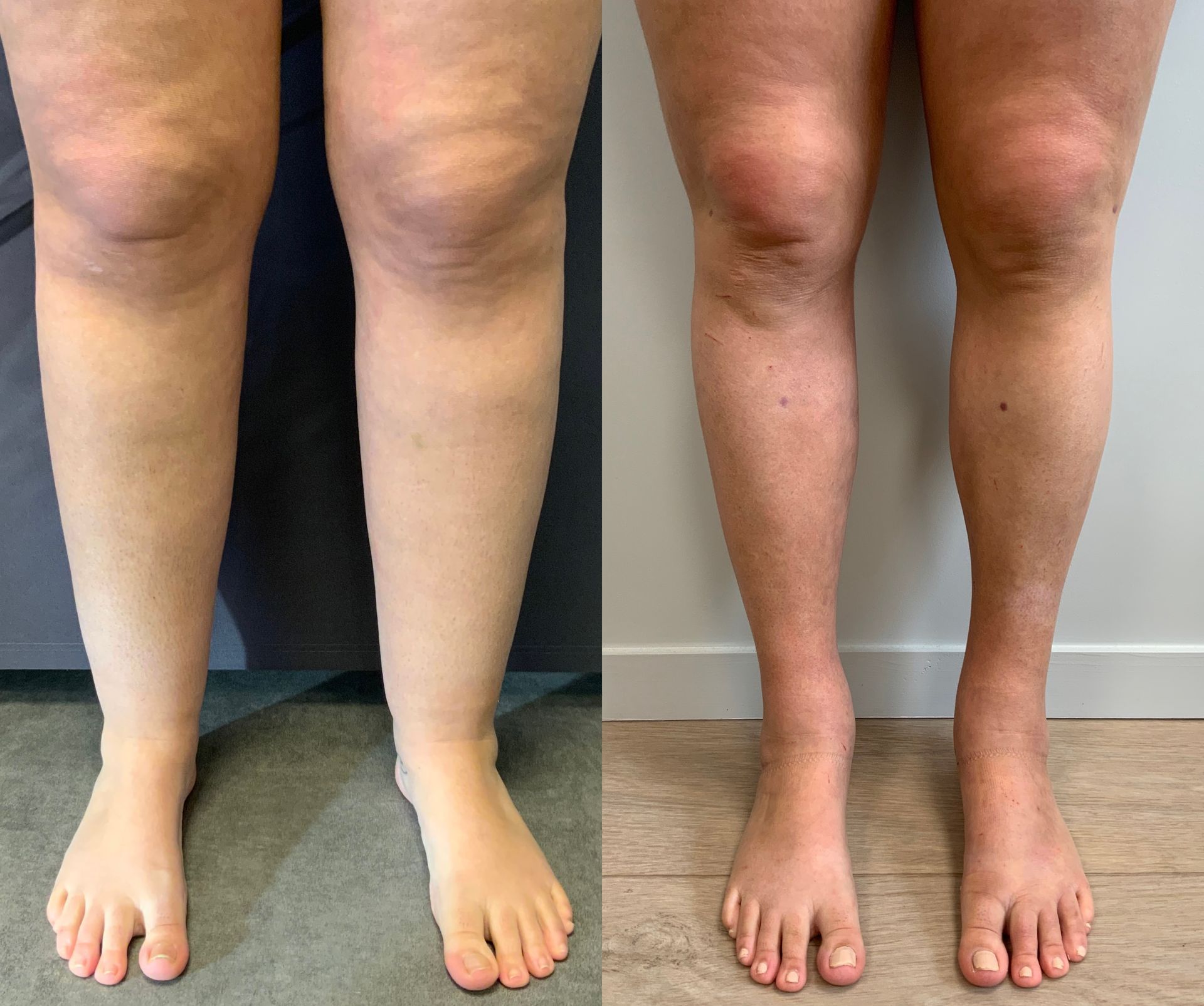
Image: (a) Lipoedeme stade 1 photographie de face préopératoire; (b) Lipoedeme stade 1 photographie de
face postopératoire à 3 mois
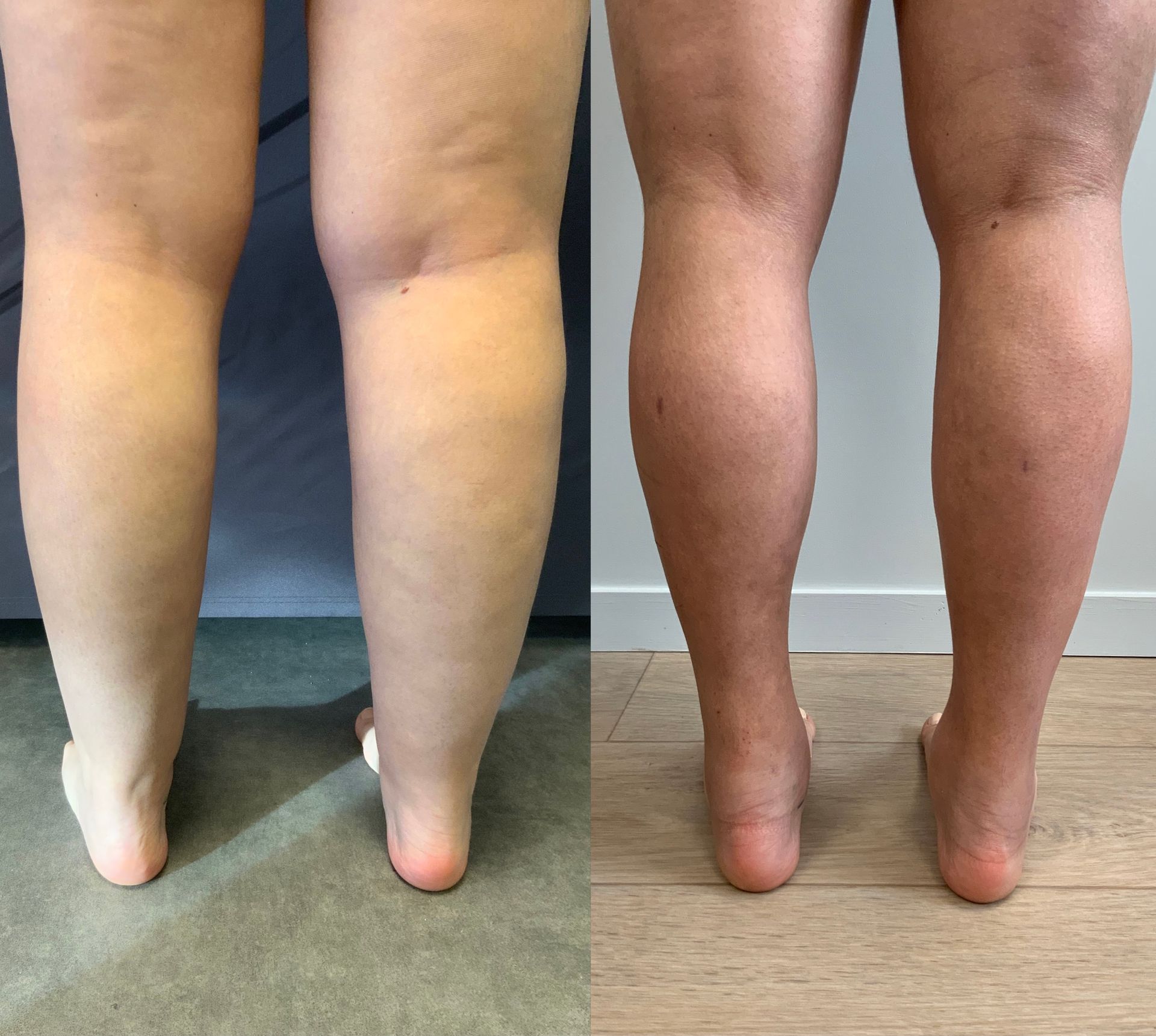
Image: (a) Lipoedeme stade 1 photographie de dos préopératoire; (b) Lipoedeme stade 1 photographie de dos
postopératoire à 3 mois
La cure thermale ou crénothérapie
C’est une méthode thérapeutique utilisée depuis plus de 2000 ans qui repose sur l’utilisation des eaux thermales. Ces eaux, par leurs propriétés physiques et chimiques, possèdent de nombreux bienfaits dans diverses pathologies. Au cours du lipœdème, la crénothérapie est indiquée pour ses actions décongestionnante, anti-œdémateuse et anti-inflammatoire. Elle permet de diminuer l’intensité des symptômes, elle est particulièrement efficace dans le soulagement des douleurs et la réduction de la sensation de jambes lourdes. De plus, elle réduit le stress et procure un état de bien-être, ce qui est très utile pour lutter contre les répercussions psychologiques de cette affection sur les patientes.
Les drainages lymphatiques manuels
Le drainage lymphatique manuel est tout simplement une technique de massage douce et lente qui a pour but de stimuler la circulation de la lymphe. C’est pour cela que les mouvements du masseur se font dans le sens du drainage lymphatique. Cette technique ne nécessite pas de matériel particulier (contrairement à la pressothérapie), elle est exclusivement manuelle, avec des mouvements doux et lents tout en variant les pressions.
Les séances de drainage lymphatique manuel sont indiquées généralement dans le stade de lymphœdème secondaire, c’est-à-dire au stade de complications. Elles ne sont pas vraiment efficaces durant les premiers stades du lipœdème mais apportent un certain confort pour les patientes.
La pressothérapie
C’est une technique paramédicale ayant le même principe que le drainage lymphatique manuel (activation de la circulation lymphatique), elle diffère de ce dernier par l’utilisation d’un matériel spécial. En effet, cette thérapie a recours à des bottes, des manchons pour les bras et des ceintures abdominales à porter en position allongée. Ces dispositifs fonctionnent grâce à des cellules qui se remplissent d’air et se dégonflent de manière rythmée, pour reproduire des pressions semblables à celles d’un massage manuel.
La pressothérapie est généralement réalisée en complément d’un drainage lymphatique manuel. Elle est indiquée surtout au stade de lymphœdème secondaire. En plus d’activer la circulation lymphatique et sanguine, cette thérapie permet de se débarrasser de la cellulite, des bourrelets inesthétiques, des différentes toxines et aussi de raffermir la peau.
Les bas de contention
Les bas de contention sont une sorte de chaussettes élastiques qui remontent jusqu’aux cuisses et qui exercent une pression sur les réseaux veineux superficiels. En marchant, le drainage veineux, et également lymphatique, est activé et cela a pour résultat une diminution des œdèmes des membres inférieurs. Ces dispositifs sont généralement indiqués au cours des insuffisances veineuses et aussi pour diminuer le risque de thrombose veineuse profonde.
La contention élastique est recommandée par les médecins au cours du lipœdème car elle contribue considérablement à soulager les patientes, notamment par la diminution des sensations de jambes lourdes et des douleurs.
Une alimentation saine
Il a été démontré que le régime alimentaire n’avait aucun d’effet décelable sur la diminution des amas graisseux accumulés au niveau des zones pathologiques. Par contre, il est essentiel d’avoir une alimentation équilibrée pour ne pas aggraver les symptômes du lipœdème.
Activité sportive
La graisse accumulée au cours du lipœdème résiste à l’activité physique. C’est-à-dire qu’une patiente souffrant de cette pathologie et pratiquant une activité physique régulière va évidemment perdre de la graisse, mais cette perte se fait de manière uniforme et seulement au niveau des zones saines.
Par ailleurs, la lutte contre le surpoids, notamment par une alimentation saine et une activité physique régulière (au moins 30 minutes par jours d’activité physique d’intensité suffisante), permet d’éviter l’aggravation du lipœdème. Cette démarche d’amincissement doit être entreprise dès le début de cette pathologie pour ralentir son évolution.
L’une des meilleures activités physiques à faire au cours du lipœdème est l’aquagym. Mais n’importe quelle autre activité vaut mieux que l’immobilité, il faut juste veiller à porter des bas de contention pendant sa réalisation, pour optimiser la circulation lymphatique et sanguine.
Suivi psychologique
Les patientes souffrant de lipœdème vivent généralement très mal les déformations qui touchent leur corps malgré les efforts qu’elles fournissent pour les stopper. En effet, les répercussions psychologiques de cette pathologie sont considérables et doivent absolument faire l’objet d’un suivi psychologique adapté et personnalisé auprès d’un professionnel.
Pathologies à ne pas confondre
Le tableau clinique du lipœdème est très similaire à beaucoup d’autres pathologies. Il faut donc savoir faire la différence entre elles, c’est ce qu’on appel le diagnostic différentiel.
La lipohypertrophie
Elle se manifeste, comme le lipœdème, par une augmentation progressives et symétrique du volume des membres inférieurs et des hanches. Son déclenchement se fait également à la puberté. Elle se distingue du lipœdème par l’absence d’œdème et de douleurs à la pression ou à la tension, bien qu’elle puisse, à un stade très évolué, développer un lipœdème douloureux.
Le lymphœdème
Le lymphœdème primaire est un trouble de la circulation lymphatique. Il se manifeste par une augmentation asymétrique du volume des membres due à la constitution d’un œdème. Contrairement au lipœdème, il n’y a ni douleur à la pression ou à la tension ni tendance aux hématomes/ecchymoses. De plus, le volume des membres commence à augmenter d’abord au niveau des cuisses puis s’étend au niveau des jambes et du pied (avec un signe de Stemmer positif : empâtement de la peau de la région dorsale du deuxième orteil la rendant impossible à plisser).
Le lymphœdème secondaire complique généralement un lipœdème tardivement ou incorrectement pris en charge.
Le syndrome de Madelung
Également appelé « lipomatose bénigne symétrique de Launois Bensaude », le syndrome de Madelung est une accumulation de tissu graisseux de façon uniforme dans certaines zones, sans formation d’œdème. Elle concerne généralement les hommes éthyliques. On distingue principalement 3 types dans ce syndrome selon la localisation de la graisse :
- Type 1 : cou et nuque ;
- Type 2 : épaules, bras et région inter-scapulaire ;
- Type 3 : bassin et cuisses.
Le phléboedème
C’est s’agit de l’une des premières manifestations cliniques d’une insuffisance veineuse chronique. Le phléboedème, contrairement au lipœdème, concerne aussi bien les hommes que les femmes. Son diagnostic fait appel, en plus d’un examen clinique et d’un interrogatoire complets, à un examen complémentaire : l’échographie Doppler-veineux. Ce dernier retrouve des signes d’insuffisance veineuse. Cet examen ne retrouve pas d’anomalies veineuses au cours du lipœdème, c’est donc un bon moyen pour distinguer les deux entités.
La maladie de Dercum
C’est une accumulation progressive et douloureuse de tissu adipeux au niveau des membres inférieurs avec respect du pied. Elle se distingue du lipœdème par l’absence d’œdème et par sa fréquente association à des troubles de humeur tels que la dépression ou l’instabilité émotionnelle. Elle se déclenche généralement en période ménopausique.
Points importants à retenir
- Le lipœdème est une pathologie touchant quasi exclusivement les femmes. Il se caractérise par la triade clinique suivante : œdèmes, douleurs et susceptibilité aux hématomes/ecchymoses.
- Son déclenchement se fait généralement à la puberté, en période de grossesse ou de ménopause. Des périodes qui se caractérisent par des modifications et perturbations importantes d’un point de vue hormonal.
- C’est une pathologie chronique évolutive et invalidante. L’accumulation de graisse se fait progressivement et la maladie passe par 3 stades successifs.
- C’est une pathologie qui reste relativement méconnue à ce jour, elle est souvent confondue avec une simple obésité gynoïde ou un lymphœdème. C’est pour cela qu’elle est fréquemment diagnostiquée et prise en charge tardivement.
- Le lipœdème est également surnommé « syndrome des jambes poteaux » car il touche généralement les membres inférieurs. Certains l’appellent « Syndrome des deux corps » car il est à l’origine d’une augmentation de volume du bas du corps uniquement (partie haute du corps mince et partie basse augmentée de volume).
- Contrairement à ce que l’on pensait dans le passé, le lipœdème n’est pas en rapport avec une surcharge pondérale. D’autant plus que la perte de poids n’a pas d’effet notable sur l’évolution de la maladie, elle n’influe pas sur les amas de graisse au niveau des zones touchées.
- La prise en charge du lipœdème fait appel à des méthodes non-invasives de décongestionnement qui soulagement les différents symptômes. Principalement le drainage lymphatique manuel, la pressothérapie et la contention élastique.
- Le seul traitement efficace du lipœdème est la liposuccion, considérée comme le “GOLD STANDARD” dans la prise en charge de la maladie.
- Elle permet de cibler précisément les zones pathologiques et en y aspirant les tissus adipeux.
- Dans 90% des cas les résultats sont très satisfaisants : amélioration de la silhouette, diminution voire suppression des symptômes (douleurs, œdèmes, lourdeurs…) et nette amélioration de la mobilité.
- La prise en charge doit être précoce pour prévenir l’apparition de diverses complications telles que le lymphœdème secondaire et les troubles articulaires gênant la mobilité.
Si vous souhaitez plus d'informations concernant le traitement du Lipoedème par liposuccion à Bordeaux, contactez notre clinique en cliquant ici.
Liposuccion HD Bordeaux | Dr. Alexis Delobaux
contact@lipohdbordeaux.com
https://www.lipohdbordeaux.com


La lipoaspiration VASER Haute Définition fait partie des nombreuses innovations proposées par le Dr DELOBAUX au sein d’un centre de Chirurgie Esthétique incontournable à Bordeaux.
Plan du site
Interventions
Contact
© 2020. Tous droits réservés. Liposuccion HD Bordeaux | Dr. Alexis Delobaux
Création du site par Leadqwest - Mentions Légales